����45��ĸ��ξ�6��Ů�� ����ĸŮ�������ͬ����
��������ɳ7��8�յ� �����Ͱ�����������7��5�գ���Ůʿ������ʹ��ֲ��У���һ���������������6���Ů��ܷܷ����������ĸŮ��������ľ������Ÿ���ָ��ָ����õ�Ů������Ůʿ��������һ������
7��1�գ�ȷ��Ϊ�����Ե���������6��Ůܷܷͯ�ں���ʡ��ͯҽԺ���л��������ֲ������ĸ����Ůʿ���Լ�260�������Ҷ��ֲ����Ů�����滻ܷܷ�Ѹ�Ӳ������ĸ��ࡣ
����סԺ����Σ�ڵ�Ϧ
��ס�����������ص�ܷܷ��һ�������Ե����������ߡ�6��17�գ�6��9���´��ܷܷ�������ط�������֢������ת�����ʡ��ͯҽԺ�������������������סԺ�����ڸ�Ӳ������Ƣ���ܿ�����������������Ѫ��ܷܷ������Σ�ڵ�Ϧ��
һ����ҽԺ�´�IJ�Σ֪ͨ�飬һ���Dz����ϸ��ղ��˵�Ů����ܷܷĸ����������˼�ǹ�ǧ�ٱ飺���Լ��ĸ�����ֲ��Ů������һ�п���Ϊ������������
������8�죬ܷܷ���ֻ���֢״��ҽ�����ֺ��Ӹι��ܻ���ָ����ת��øƫ�ߣ�������һ�����ܷܷ�����Ϊ�����Ե������������ڳ���58��ʱʵʩ�˸�����kasai����������Ϊһ��������������ֻ���ٲ��ֻ����ܹ�������70%���ϵĻ���������и���ֲ��
����ҽ���Ļ���˵������ֲ����������Ҫ���ģ�ֻ��ʱ�����⡣������������ӵIJ���ͬһ����ʱը������ʱ���ܱ���������һ�����Ҿʹ�����ˣ��������Ȳ����ѵ�����һ�죬��һ������Լ��ĸ���ֲ��Ů�������������Ҷ����Ը�������ܷܷ��ĸ��˵��
�������ֲͻ�Ƽ�������
�ڶ��������漰��ͯ�Ļ������ֲ����һֱ������Խ�������ͯ�������ֲ�����Ǹ�����Ƽ���������ߡ�������Ϊ���ӡ��漰ѧ��������������Ҫ��֤����100%��ȫ����Ҫȷ�����ܸ���ֲ�����Ļ������������ء����������ء�������ֲ�ء������ء��ι��ָܻ��ء���Ⱦ���ƹء����ųⷴӦ�غ���Ժ��
�����ӵ�Ѫ�ܲ�����1������ף�һ��Ѫ����Ҫ���8��9�룬����Ҫȷ����Ϻ�Ѫ��ͨ����������ʡ��ͯҽԺ����һ�����Ρ�����ҽʦ��ǿ���ܣ�����ֲ�������������У��ӹ���������ȡ���ࡢ�г����廼�����ࡢΪ����ֲ���¸��ࡣ
���������ѵ���Ѫ���뵨���Ǻϡ�����Ѫ�˷ḻ����ͯ�������Ҫ�ܵ��ṹ�ַdz�ϸС����Ҫ�ڷŴ������½���ЩϸС�Ĺܵ�����ֲ����Ĺܵ������ǺϺ��ؽ�����ҽ����˵Ҳ�Ǽ������ս����������Ҫ�ߡ�
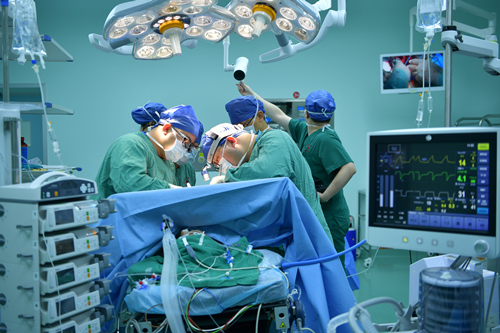
��������ֲMDT�Ŷӵķ������ۣ��Լ��Թ����������ȫ����������������7��1�գ�ҽԺΪܷܷ���л��������ֲ��������ʱ��12Сʱ��Ŭ������������Լռ��������20%��260�������Ҷ˳����ֲ��ܷܷ���ڡ�
����ڶ��죬ܷܷ˳�����º�����������ǿ���ֹ۵�����Ҳ�ڵڶ����´����ĿǰĸŮ�������ȶ���˳�������С�
ĸŮ�������ͬ����
������ĸŮ�״��������Ůʿ����Ů��ܷܷҪ����Ϣ����ҽ������ʿ�Ļ���ܷܷҲ�ܶ��µ������������˵�������裬��Ҫ���ͣ�����Ϣ��������һ�Ե�ҽ����Ա��ܷܷС����л������л���尢�̸����ҵڶ�����������
��ǿ���ܣ����ҹ�����Ҫ������ֲ�����ĺ���ԭ�������ǵ���������������Ӹ�Ԥ���䷢չ���ö���֮��֭�ٻ��ڸ��࣬���¸ι���ɥʧ�������Ӳ��������������1�꣬������ֲ��������������Ǹ������Դ��
Ŀǰ���ҹ�������Դ������;����һ�ǹ���ȥ����ͨ�����پ�������ȡ������һ��Ϊ���������ṩ��ܷܷ�ĸ�Դ��������������ĸ�ס�
���������˵ĸ�����һ���Ĵ������ܣ���ȡ20%�ĸ��࣬�����岻����̫���Ӱ�졣����ǿ��ʾ��������ֲ���������飬���ε�����Ҳ���ɿ�����Զ����ųⷴӦ��С��
������Ҳ�Ǻ���ʡ��ͯҽԺ�ڻ�ø�����ֲ˫���ʡ�����¡Ժʿר�ҹ���վ�������һ�����������ֲ�������������\ Ҧ���� ��������
 |
�����ø����˿��� 
- ����
- ��ע





















 ��һʱ��Ϊ������Ȩ����Ѷ
��һʱ��Ϊ������Ȩ����Ѷ
 ����ȫ�� �����й�
����ȫ�� �����й�
 ��ע������������������
��ע������������������